All official European Union website addresses are in the europa.eu domain.
See all EU institutions and bodiesHeat Health Action Plans (HHAPs) are key tool for reducing fatalities and preventing other health impacts during periods of high temperatures (WHO Europe, 2021; IPCC WGII, 2022). Their implementation involves several coordinated actions: 1) appointing a main authority to lead the plan and ensure collaboration across sectors such as health services, meteorology, and emergency response; 2) establishing an action when temperature thresholds are reached; 3) organising public communication with clear messages shared through various channels to inform people—especially vulnerable groups—about how to stay safe; 4) envisioning specific measures to avoid exposure, take care of most vulnerable groups and provide health care, social services and infrastructure; 5) incorporating real-time health surveillance in the planning process. Finally, the effectiveness of the plan is monitored through data on heat-related illnesses and fatalities, and the results are evaluated regularly to make improvements. Authorities report activities and outcomes to stakeholders and the public to ensure transparency and accountability.
Vantagens
- Improves the protection of especially vulnerable people.
- Improves preparedness of healthcare and social systems.
- Enhances public awareness and education on climate change effects on health.
- Creates more mid- to long-term preparedness of the health and social care system (e.g. through staff training and planning, appropriate health care and improvement of the physical environment).
Desvantagens
- May be poorly effective if a coordinating body is lacking and collaboration between institutions is scarce.
- Inaccurate or delayed alert systems can result in ineffective responses and missed opportunities to act.
- The absence of a clear communication plan may lead to confusion about what information needs to be shared.
- May require dedicated efforts to ensure that the whole population (including marginalised groups) is informed.
Leia o texto completo da opção de adaptação.
A Europa registou várias vagas de calor extremas no verão e novos recordes contínuos em termos de temperaturas extremas desde 2003, que conduziram a morbilidade e mortalidade relacionadas com o calor, a uma redução da produtividade do trabalho e a impactos económicos. Prevê-se que as ondas de calor de magnitude semelhante ou superior aumentem em termos de frequência (PIAC, 2022; Brogno et al, 2025; AEA, n.o 1/2017), até um de dois em dois anos na segunda metade do século XXI, num cenário de emissões elevadas (8,5 PCR).
A fim de melhorar a resposta da saúde pública às temperaturas extremas e às vagas de calor, o projeto EuroHEAT quantificou os efeitos do calor na saúde nas cidades da região europeia da OMS e identificou opções para melhorar a preparação dos sistemas de saúde e as suas respostas para proteger a saúde. A principal mensagem do projeto é que o calor ameaça a saúde e as alterações climáticas estão a aumentar a ocorrência de vagas de calor.
Os efeitos do tempo quente na saúde podem ser evitados e podem ser adotadas estratégias e medidas de saúde pública. A prevenção exige uma carteira de ações a diferentes níveis, incluindo: sistemas meteorológicos de alerta precoce, aconselhamento público e médico atempado, serviços de saúde orientados para grupos particularmente vulneráveis, melhorias nas áreas urbanas e construídas (por exemplo, melhoria da habitação e do ordenamento do território) e garantia de que os sistemas de saúde e sociais estão prontos a tomar medidas. Estas ações podem ser integradas num plano de ação definido para a saúde térmica.
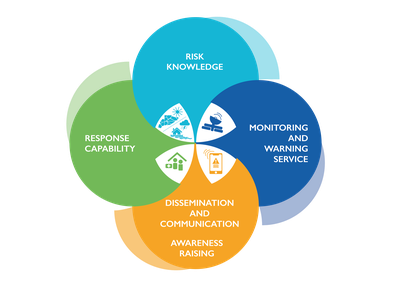
O projeto EuroHEAT recomendou as seguintes oito etapas para a elaboração de um plano de ação em matéria de saúde térmica:
- Colaboração entre organismos e instituições e identificação de um organismo responsável pela coordenação das respostas;
- Disponibilidade de sistemas de alerta precisos e atempados;
- Desenvolvimento prévio de informações sanitárias relacionadas com o calor;
- Prevenção ou redução da exposição ao calor;
- Prestar especial atenção aos grupos vulneráveis da população;
- Prestação de cuidados de saúde, serviços sociais e infraestruturas;
- Vigilância da saúde em tempo real incorporada no processo de planeamento e
- Componentes e critérios de acompanhamento e avaliação.
Exemplos de planos de ação para a saúde térmica ou planos semelhantes a nível nacional são:
- o Plano Português Ondas Calor Contingência
- o plano Heatwave para Inglaterra
- o Plano Austríaco Proteção Calor
- o Plano de Ação para a Saúde Calor da Macedónia do Norte
Podem também ser encontradas iniciativas a nível regional, como o serviço «Calor Hotline Parasol» implementado na região alemã de Kassel.
Os sistemas adoptados nos países europeus vão desde as abordagens tradicionais de comunicação passiva (por exemplo, as divulgações nos meios de comunicação social) até às comunicações activas com pessoas vulneráveis, por exemplo, os alertas são enviados a grupos-alvo.
A fim de preparar planos de ação para a saúde térmica, é essencial a colaboração entre os diferentes intervenientes. Tal abrange intervenientes de diversas instituições (multiagências) e diferentes setores (intersetoriais), como em quase todos os planos de emergência. Embora muitas ações caiam no setor da saúde, a participação ativa de outros setores também é muito relevante. Além disso, os planos de ação para a saúde térmica são frequentemente desenvolvidos a nível nacional e executados também a nível regional e local; por conseguinte, é da maior importância o envolvimento e a colaboração vertical entre as instituições e os intervenientes pertinentes a todos os níveis de governação.
A comunicação é parte integrante da gestão dos riscos para a saúde, que envolve um processo interativo de troca de informações, conceitos ou preocupações relacionadas a esses riscos, entre indivíduos, grupos e instituições. O estabelecimento de um diálogo o mais cedo possível entre os diferentes intervenientes envolvidos – incluindo os utilizadores-alvo – proporciona vários benefícios. Portanto, no início, há necessidade de fornecer informações e conhecimentos. Tal aumentará a sensibilização e a preocupação dos diferentes intervenientes. Em especial, os esforços de acompanhamento, como a sensibilização da população para os efeitos relacionados com o calor e os problemas de saúde, centrando-se especialmente nos grupos mais vulneráveis propensos aos riscos do calor para a saúde, são componentes extremamente importantes de qualquer plano de saúde em matéria de calor e da sua execução bem-sucedida.
Com base na experiência da OMS Europa em matéria de calor e saúde (por exemplo, EuroHEAT, Health advic e e o Grupo de Trabalho Europeu sobre Saúde nas Alterações Climáticas ) e com base nos planos de ação e na literatura existentes em matéria de saúde térmica, podem ser identificados elementos essenciais para a execução bem-sucedida dos planos de ação em matéria de saúde térmica:
- um organismo de coordenação responsável pela execução do plano e pela colaboração com várias agências;
- sistemas de alerta precisos e atempados, a fim de determinar os limiares de intervenção;
- Um plano para informar e comunicar informações sobre a saúde relacionadas com o calor, incluindo uma identificação clara do que deve ser comunicado, a quem e quando;
- recomendações (por exemplo, sobre a redução da exposição ao calor e conselhos sobre a forma de manter as temperaturas interiores baixas durante os episódios de calor) dirigidas aos grupos populacionais mais vulneráveis;
- uma preparação mais a médio e longo prazo do sistema de saúde e de assistência social (por exemplo, através da formação e do planeamento do pessoal, de cuidados de saúde adequados e da melhoria do ambiente físico);
- Monitorização da mortalidade e morbilidade associadas a períodos de stress térmico e um mecanismo de avaliação para avaliar o desempenho do plano;
- Informar as principais partes interessadas (por exemplo, o ministro da Saúde) e o público em geral sobre as atividades desenvolvidas durante o ano.
Estes elementos não são sequenciais, embora alguns sejam primariamente sobre planeamento e outros mais sobre resposta.
A fim de aplicar plenamente os planos, são necessários esforços de coordenação entre os diversos intervenientes a nível nacional, subnacional e local. Este esforço pode ser exigente e deve ser definido em pormenor, especialmente em termos de fluxo de informação e aconselhamento sobre quem está a fazer o quê e quando. Mesmo que as informações sejam bem comunicadas, isso não implica necessariamente que os grupos mais vulneráveis da sociedade (idosos, crianças pequenas, pessoas com problemas de saúde atuais, etc.) sejam alcançados e possam agir de acordo com as informações fornecidas. Podem ser necessários alguns esforços adicionais em termos de execução das ações sugeridas, o que implica outros esforços financeiros e pode ser mais difícil de executar a curto prazo (por exemplo, em caso de mudança de edifícios).
A maioria dos planos existentes é conduzida e/ou financiada por ministérios setoriais conexos; em alguns casos, os projetos de investigação constituíram o ponto de partida para a elaboração do plano e a execução (piloto). A plena execução de um plano de ação para a saúde térmica exige o trabalho do pessoal em vários domínios relacionados com a prevenção dos riscos para a saúde, pelo que a estimativa dos custos e recursos associados aos planos é bastante difícil e específica do contexto.
Os benefícios dos planos residem na prevenção de efeitos adversos para a saúde, especialmente nos grupos-alvo mais vulneráveis. Até à data, os benefícios não foram totalmente analisados ou calculados, uma vez que muitos planos só estão em vigor há alguns anos e, por conseguinte, são atualmente monitorizados, mas ainda não avaliados.
Em geral, pode afirmar-se que a entrega da informação a múltiplos intervenientes subnacionais e locais - que podem, em conformidade, prevenir ou, pelo menos, minimizar os efeitos adversos para a saúde - em comparação com a falta de informação já é um benefício claro. O mesmo se aplica em termos de custos, uma vez que as informações fornecidas contribuem para o planeamento eficiente do pessoal de saúde e das instalações de cuidados de saúde conexas.
A base jurídica e política de um plano de ação para a saúde térmica pode ser de natureza diferente e incluir documentos como estratégias de adaptação, planos de ação para a adaptação ou estratégias de redução/gestão dos riscos. A maioria dos planos foi desenvolvida a nível nacional. Em alguns casos, já existiam planos subnacionais; o plano nacional foi elaborado com base nestas experiências e visa fornecer um plano global a nível nacional (por exemplo, no caso da Áustria).
A elaboração de um plano de ação para a saúde térmica é um processo relativamente rápido, que pode exigir alguns anos, dependendo também do nível de colaboração necessário entre os intervenientes no domínio da saúde e do alerta precoce. A execução, bem como o seu acompanhamento, constituem um esforço contínuo. A maioria dos planos de ação para a saúde térmica está operacional de maio a setembro.
As acções previstas nos planos deverão normalmente prosseguir a longo prazo. O acompanhamento, a avaliação e a revisão são componentes essenciais de qualquer plano, a fim de o adaptar à evolução das condições. Alguns planos preveem uma revisão do plano após a aquisição de mais experiência.
World Health Organisation (WHO)
EuroHEAT project, including the document: WHO Regional Office for Europe, (2009). Improving public health responses to extreme weather/heatwaves – summary for policy-makers
Sites:
Publicado em Clima-ADAPT: Apr 22, 2025

Recursos relacionados
Language preference detected
Do you want to see the page translated into ?